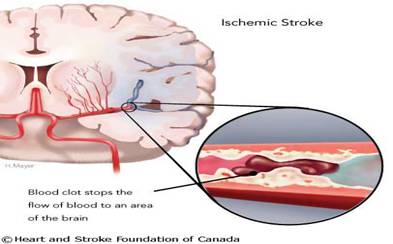
Nguyên nhân: Tăng huyết áp là nguyên nhân chính gây nên tình trạng này, chiếm 80% trường hợp. Những nguyên nhân còn lại do xơ vữa động mạch, thiếu máu cục bộ cơ tim, rung nhĩ, suy tim, vỡ phình mạch máu não…Đặc biệt tình trạng tai biến mạch máu não rất dễ xảy ra nếu người bệnh có sẵn bệnh lý đái tháo đường hoặc rối loạn chuyển hóa lipid (tăng mỡ máu). Tai biến mạch máu não hầu hết gặp ở người già, nhưng cũng có khi gặp ở người trẻ. Đa số người trẻ tuổi bị tai biến mạch máu não là do vỡ dị dạng mạch máu não, tăng huyết áp và các bệnh lý tim mạch khác.
Triệu chứng:
Người bị tai biến mạch máu não sẽ có một hoặc hàng loạt biểu hiện đột ngột như: yếu nửa người, nối ngọng hoặc không nói được, tê cứng hoặc đau nửa mặt, chân, nửa người, nhìn không rõ, đau đầu dữ dội, nôn mửa, có lúc thở nhanh dồn dập, có cơn ngừng thở ngắn hoặc hôn mê…Có bệnh nhân không hề có biểu hiện tê hoặc đau nào mà đột ngột đi vào hôn mê. Công thức chẩn đoán nhanh FAST của Hội chống đột quỵ Quốc tế (2006):
- Liệt mặt ( Facial weekness).
- Yếu tay (Arme weekness).
- Khó nói ( Speech difficlty)
- Thời điểm phải xử lý cấp cứu người bệnh( Time to act fast).
Xử trí:
Khi thấy bệnh nhân có các biểu hiện trên, nhiều người tưởng lầm bệnh nhân bị trúng gió và đè ra đánh gió, bắt uống nước chanh. Điều này rất không nên do khi bị liệt vùng hầu họng đã bị liệt nếu bắt bệnh nhân uống nước sẽ gây sặc vào đường thở, làm suy hô hấp cấp hoặc gây tăng huyết áp thêm nữa và làm chậm trễ thời gian đưa đến bệnh viện.
Đối với người bị tai biến mạch máu não thời gian là vàng. Xử lý hay nhất là gọi ngay xe cấp cứu hoặc taxi đưa ngay bệnh nhân đến bệnh viện càng sớm càng tốt. Khi di chuyển bệnh nhân nên để bệnh nhân trên mặt phẳng, nghiêng mặt sang 1 bên, nới bớt quần áo cho thoáng.
Không nên đưa bệnh nhân đến bệnh viện bằng xe máy ví có trường hợp bệnh nhân bị liệt một bên, không thể gác chân lên xe, khi đến bệnh viện chân bên liệt của bệnh nhân bị chấn thương chảy máu.
Theo dõi và điều trị chung về đột quỵ
- Chăm sóc tim mạch
- Đảm bảo cung lượng tim tối ưu = duy trì huyết áp ở mức bình thường cao, nhịp tim bình thường
- Áp lực tĩnh mạch trung tâm nên duy trì ở mức 8-10cm H2O.
- Trong trường hợp cần thiết phải sử dụng thuốc hoặc máy khử rung hoặc máy tạo nhịp để đưa nhịp tim về bình thường.
- Nên theo dõi chức năng tim mạch liên tục trong 48 giờ đầu sau đột quỵ, đặc biệt với các bệnh nhân có các bệnh lý về tim mạch trước đó, tiền sử loạn nhịp tim, huyết áp không ổn định, có triệu chứng suy tim, điện tâm đồ không bình thường.
- Nên theo dõi độ báo hòa oxy máu động mạch.
- Cung cấp oxy trong trường hợp giảm oxy ( phân tích khí máu hoặc đo độ bão hòa oxy máu động mạch có độ bão hòa oxy <92%).
- Đặt nội khí quản trong trường hợp suy hô hấp có khả năng phục hồi.
- Không nên hạ huyết áp quá vội ngay sau đột quỵ, trừ trường hợp huyết áp tăng cao: HA tâm thu ≥ 200mmHg và /hoặc HA tâm trương ≥ 120mmHg.
- Các trường hợp cần hạ huyết áp:
- Đột quỵ có suy tim.
- Phình tách động mạch chủ
- Nhồi máu cơ tim cấp, suy thận cấp.
- Dùng thuốc tiêu sợi huyết hay sử dụng heparin đường tĩnh mạch
- Nên duy trì huyết áp của những bệnh nhân:
- Nếu đã có tiền sử tăng huyết áp: giữ mức 180/100-105 mmHg.
- Không có tiền sử THA: giữ ở mức 160-180/90-100mmHg
- Các thuốc sử dụng điều trị huyết áp là:
- Captopril đường uống
- Labetalol đường tĩnh mạch
- Nitroprusside hoặc Nitroglycerin đường TM.
- Không nên dùng NIFEDIPINE hoặc bất cứ biện pháp nào hạ huyết áp mạnh.
- Phòng và điều trị tụt HA, đặc biệt đối với những bệnh nhân HA không ổn định.
- Theo dõi Glucose huyết thanh đặc biệt ở những bệnh nhân bị đái tháo đường.
- Không nên sử dụng dịch đường để truyền ví sẽ gây tăng đường huyết.
- Nên điều chỉnh glucose huyết thanh bằng insulin khi glucose huyết thanh > 10mMol/L.
- Điều chỉnh ngay các trường hợp hạ glucose huyết thanh bằng cách truyền tĩnh mạch nhanh dextrose hay glucose 10-20%.
- Duy trì nhiệt độ cơ thể ≥ 37,50C
- Theo dõi và điều chỉnh thăng bằng nước và điện giải.
- Chống chỉ định dùng dung dịch nhược trương (NatriClorua0,45% hoặc Glucose 5%) vó có nguy cơ gây phù não, giảm áp lực thẩm thấu huyết tương.
Phòng ngừa:
- Tăng cường tập thể dục, làm việc vừa sức, giảm cân, không ăn nhiều mỡ béo, nhiều chất bột , đường. Nên ăn nhiều rau, củ , trái cây.
- Theo dõi huyết áp định kỳ( mức lý tưởng cho mọi lứa tuổi là không quá 120/80mmHg). Khi đã được phát hiện tăng huyết áp phải uống thuốc đều hàng ngày theo đơn thuốc của bác sĩ và đi khám lại định kỳ theo hẹn của bác sĩ chuyên khoa. Tránh chữa tăng huyết áp theo kiểu khi nào thấy mệt hoặc nhức đầu mới uống thuốc.
- Nếu bị tiểu đường, phải ăn uống theo chế độ của người tiểu đường, không ăn đường, giảm bột, ăn nhiều rau, đủ đạm, ít béo, chia nhỏ bữa ăn, uống hoặc tiêm thuốc theo đơn của bác sĩ chuyên khoa, tái khám và xét nghiệm máu định kỳ.
- Chữa tăng cholesterol máu, bó thuốc lá, thuốc lào, ngừng uống rượu, điều trị bệnh tim nếu có.
Đặng Thị Thủy








